 |
 |
| はじめに / ストーマの合併症とケアのコツ
/ 重要視されるオストメイトのQOL |
| はじめに |
| |
かつて、ストーマが造設された患者は、それによって生命は救われたものの、患者はストーマケアに関して特別の管理指導も受けられず、苦労してセルフケアをしていた時代があった。しかし1960年頃からオストメイト(ストーマ造設者)のQOL(Quality
Of Life)を重視する考えが広まり、現在ではストーマリハビリテーションという外科リハビリテーション学として確立した。そしてストーマケアの臨床の第一線を看護婦に委ねることが世界的な合意となり、海外のみならず、わが国においてもストーマ専門の看護婦(Enterosomal
TherapistもしくはWound Ostomy Continence Nurse)が養成され活躍している。
しかし、ストーマリハビリテーションは決して看護婦だけで行うものではなく、医師をはじめ多様な医療職が関与する集学的領域である。特に医師と看護婦の連携が不十分なところでは、いくら優秀なオストミーケアナースがいても患者のQOLを高くすることはできない。勿論その逆もある。これが最も大きなストーマリハビリテーションのピットホールである。 |
| |
▲このページのトップへ |
| ストーマの合併症とケアのコツ |
| |
1942年から2000年12月までに、癌研究会附属病院外科で直腸切断術、もしくは直腸空置術をした直腸癌、S状結腸癌、肛門癌で、左側結腸単孔式ストーマを造設した症例453例を対象にストーマ合併症の種類と発生率について検討した。当院のストーマ外来で観察した期間の中央値は217日(1〜5454)であった。
早期合併症:
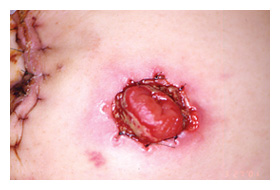
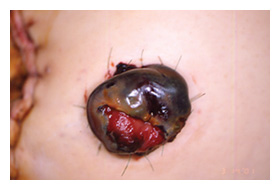
一般的には、ストーマ出血、陥没、ストーマ粘膜皮膚離開、ストーマ周囲膿瘍がある。これらはほとんどが造設術、あるいは手技に関与してくる外科的合併症であるが、術後のストーマケアでは、ストーマ及びその他の手術創を合併症が無いように治癒させるケアが求められる。ストーマ創は汚染創であるから排出物を漏らさない綿密な観察とケアが基本となる。当院では、術後発生した早期合併症は、ストーマ粘膜皮膚離開(図1)もしくはストーマ周囲膿瘍65例(14.3%)、ストーマの循環障害22例(4.9%)(図2)、ストーマ壊死による再造設2例(0.5%)、であった。
後期合併症:
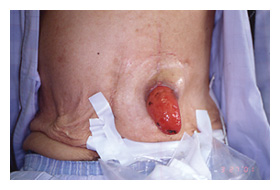
後期合併症は極めて多様だが、ここではストーマケアを行う上で最も障害となるストーマ傍ヘルニアとストーマ脱出(図3)について検討する。ストーマ傍ヘルニアは、ストーマが腹直筋内造設された場合の発生率は、385例中20例(5.2%)、腹直筋外造設の場合では44例中13例(30%)であり、発生率は前者で有意に低かった(P<0.0001)。ストーマ脱出は429例中2例(0.5%)であった。
ストーマ傍ヘルニアは、双孔式に比べ単孔式の発生率は低い。発生要因としてストーマより大きいストーマ孔、腹膜内経路、腹直筋外での造設などが挙げられる。発生時はストーマや腹壁の変化により従来使用の装具が適応せず、便漏れや皮膚障害を生じQOL
低下を招く。軽度のストーマ傍ヘルニアのケア方法は、腹壁に沿える面板形状の柔らかい単品系もしくは、二品系の浮動型装具を選択し、必要時には補強のため、ヘルニアベルトで保存的に管理する。
ストーマ脱出は、腹直筋内と腹直筋外を合わせても2例であった。一般的なストーマ脱出は、腹膜内経路で造設される双孔式に比べ単孔式の発生率は低い。ストーマ脱出時の管理は、ストーマ装具で粘膜損傷を起こさないよう面板形状の柔らかい単品系装具を選択する。面板形状の硬い二品系装具を選択する場合は、面板の開口を大きめに開け、練状皮膚保護剤を充填する。また面板と採便袋の嵌合式袋接合部に粘膜が、機械的刺激により損傷しないように注意する。
その他合併症:
その他の後期合併症として対象症例453例中、皮膚障害359例(79.2%)(図4)、ストーマ周囲皮膚の不良肉芽(図5)、または粘膜皮膚移植39例(9.3%)(図6)、機械的刺激が原因と考えられるストーマの粘膜損傷(図7)またはストーマポリープ18例(4.3%)、ストーマ静脈瘤17例(4.1%)、ストーマ狭窄9例(2.1%)(図8)、ストーマ周囲皮膚転移4
例(1%)(図9)がみられた。
皮膚障害は排泄物の漏れや、長期の粘着式装具使用による急性皮膚障害(糜爛、発赤、丘疹、紅班、表皮剥離)、慢性皮膚障害(色素沈着、色素脱出、圧迫班)のすべてを含んだ発生率で、非常に高率になっている。これらは、時期や発生部位など原因が様々であり、同時期に異なる原因の皮膚障害が発生することもある。
ストーマ粘膜皮膚移植は、術後のストーマ抜糸を7日目に行うことで予防可能となるが、その他の不良肉芽やストーマ損傷、ポリープなどの管理的合併症は、ストーマ局所状態が動的に変化していく中で、ストーマケアも適宜変更していかなければならないことを示している。長期的に管理状況を観察し、その時の状況に応じたストーマケアを行うこと、すなわちダイナミックストーマケアは必要不可欠であり、ストーマ外来の役割もまさにそこにある。
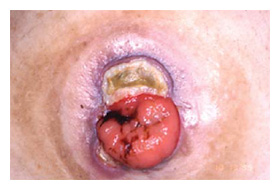
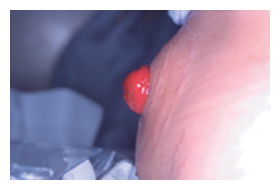
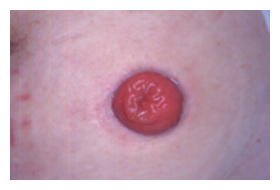
ストーマ患者では術前から術後にもたらされる障害の種類と程度が予測でき、医療者はこの有利さを生かして術前から計画的なリハビリテーションを行わなければならない。近年ストーマ装具の改良開発はめざましく、これにより患者のQOLは向上した。しかし残念ながら進歩したとはいえ装具システムは体外装着粘着式装具しかなく、基本的に管理に適したストーマ(図10、11)でなければ現在の装具は対応できないようになっている。ストーマ位置は、ストーマケア、セルフケア確立、合併症予防、ストーマの受容などに大きく影響を及ぼすため、手術前にストーマサイトマーキングを実施することは不可欠である。しかし良い位置決めをしてもストーマの形状やストーマ周囲の皮膚に陥凹が生じるようなストーマが造られるとストーマケアは困難なものとなる。従って管理に適したストーマとは、適正な形状の適正な原部位置につくられた、合併症のないストーマである。そのため外科医師には管理に適したストーマを造設してもらわなければならない。またこのようにオストミー医療に携わる医師と看護婦の連携が円滑なものでないと、管理の立場からたった看護側の意思が医師に伝わらず管理不良なストーマが作られ、結果として患者はストーマ管理困難に陥ってしまいQOLの低下を招くことになる。 |
| |
▲このページのトップへ |
図1. 粘膜皮膚離開
|
|
図2. 循環障害 |
 |
|
 |
| 図3. 腸脱出 |
|
図4. 皮膚障害(真菌感染) |
 |
|
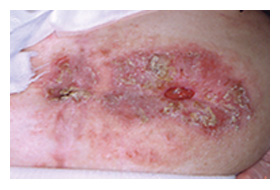 |
図5. 不良肉芽
|
|
図6. 粘膜皮膚移植 |
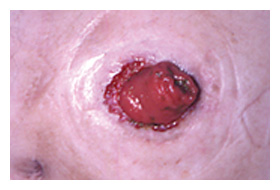 |
|
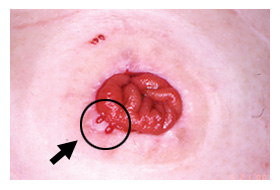 |
| 図7. 粘膜損傷 |
|
図8. 狭窄 |
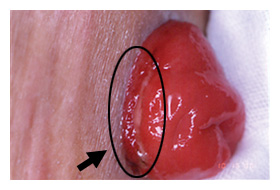 |
|
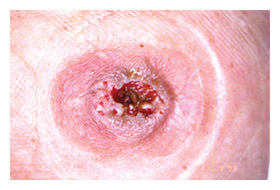 |
| 図9. ストーマ周囲皮膚転移 |
|
図10. 管理に適したストーマ(立位側面) |
 |
|
 |
| 図11. 管理に適したストーマ(臥位正面) |
|
|
 |
|
|
|
| |
▲このページのトップへ |
| 重要視されるオストメイトのQOL |
| |
ストーマリハビリテーションは、術前のストーマのインフォームド・コンセントやストーマサイトマーキングから始まる。そして、我々にはストーマを造設したオストメイトの全生涯を通じて、動的に変化するストーマ状況やライフスタイルに合わせた指導、合併症予防などの最適なケアサービスを行う責務がある。そのようなストーマリハビリテーションによってのみ、我々はオストメイトのQOLの向上に貢献できる。
“良きストーマリハビリテーションナースは良きストーマ医師により育まれ、その医師は良きストーマリハビリテーションナースのもと、良きストーマ医師になろうと目覚める”、と言われている。医師・看護婦の良き関係を作ることこそが、良いオストミーケア医療へのコツであり、逆にピットホールにもなる。 |
| |
2001年9月発行 |

