 |
 |
 |
 |
 |
| はじめに / 大腸癌肝転移の頻度
/ 大腸癌肝転移:カスケード理論 / 大腸癌肝転移の外科治療 / おわりに |
| はじめに |
| |
最近20年間で大腸癌の罹患率は結腸癌では約3倍、直腸癌では約1.5倍に増加している。このような罹患率の増加に伴い、診断・治療において目覚しい進歩が遂げられている。
Mutoら1)は大腸癌研究会全国登録委員会に登録された大腸癌77,520例を分析し、結腸癌と直腸癌のいずれにおいても治癒切除率が向上し、なおかつ非治癒
切除例を含めた全体の5年生存率が55.6%から68.2%へと著しく改善したと報告している。
しかし、大腸癌の予後をさらに改善するには、大腸癌の約25%に合併する肝転移の治療成績の向上が重要となる。 |
| |
▲このページのトップへ |
| 大腸癌肝転移の頻度 |
| |
1984年から1993年の10年間に国立がんセンター中央病院で手術が行われた大腸癌1,543例のうち236例(15.3%)に同時性肝転移が認められ、治癒切除が行われた1,201例の中央値59ヵ月のフォローアップにおいては113例(9.4%)に異時性肝転移が合併していた。従って、大腸癌全体では22.6%に肝転移が合併していたことになる。
ドイツのScheeleら2)は1960年から1987年までの大腸癌5,249例のうち同時性肝転移を713例(13.6%)に、異時性肝転移を496例(9.4%)に認め、全体では23.0%と報告し、Wadeら3)は1988年から1992年に米国の159病院に入院した22,715例の大腸癌切除例のうち6,607例(29.1%)に肝転移が確認され、同時性が6.6%、異時性が12.9%であったと報告している。
これらの報告から、同時性肝転移は約15%、異時性肝転移は約10%、全体で約25%に肝転移が合併すると推定できる。 |
| |
▲このページのトップへ |
| 大腸癌肝転移:カスケード理論 |
| |
従来、大腸癌の肝転移は全身転移の部分症状であり、たとえ肝転移巣をすべて切除しても治癒する可能性は少ないと考えられていた。しかし、1980年代に入り、肝切除後の長期生存例が報告されるようになり、また、超音波検査・CT検査など検査法の改良や肝腫瘍診断能の進歩により、1cmないしそれ以下の腫瘍病変を描出できるようになった。さらに、大腸癌術後のフォローアップにCEA測定が導入され、再発疑い症例を早期に拾い上げ、精密検査を行えるようになった。これらの進歩により、大腸癌肝転移に積極的に肝切除が行われるようになり、肝切除症例数は年毎に増加した。そして、経験が増すとともに治療成績が向上し、それがまた肝切除の適応を拡大していった。
Weissら4)は結腸癌1,541例の剖検を行い大腸癌血行性転移の機序を検討した。この結果、カスケード理論、つまり「大腸癌の大部分の症例では、まず肝に血行性転移が成立し、ある程度の大きさになるとそこから肺に転移する。さらに、肺から全身に癌細胞が散布される」と結論づけた(図1)。この理論から、血行性転移であっても転移が肝に限局している時期があり、その時点で肝転移巣をすべて切除すれば根治しうる可能性があることが明らかにされた。 |
| 図1. Metastatic Cascade |
| |
 |
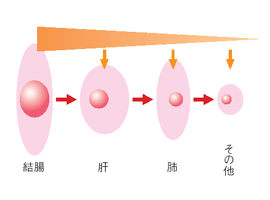 |
| 結腸癌剖検 1,541例 |
| 肝 |
肺 |
その他 |
|
1,541 |
| − |
− |
− |
|
740 |
| + |
− |
− |
307 |
672 |
| + |
− |
+ |
113 |
| + |
+ |
− |
112 |
| + |
+ |
+ |
140 |
| − |
+ |
− |
35 |
67 |
| − |
+ |
+ |
32 |
| − |
− |
+ |
|
62 |
|
 |
|
| |
▲このページのトップへ |
| 大腸癌肝転移の外科治療 |
| |
肝切除の適応
肝切除の適応基準は、術前診断での転移個数で決定されることが多い。1980年以前は単発例のみが切除の適応であったが、1980年代はIwatsukiら5)やEkbergら6)の報告を基に転移個数3個以下となった。しかし、1990年代に入り、転移個数4個以上であっても長期生存を得る症例が少なからずあることが報告7〜13)されるようになり、現時点では、consensusは得られていないが、切除適応基準は
a-1 転移が肝に限局している
a-2 十分な残肝機能を保って転移巣の完全切除が可能である
となっている。相対的適応として、肝外転移が切除可能であれば肝切除を考慮してもよい。適応とならない因子は
b-1 肝門部リンパ節転移陽性
b-2 肝外胆管浸潤や下大静脈への浸潤
である。b-1に関しては議論の余地はあるが、Beckurtsら14)は大腸癌肝転移連続126例に肝門部郭清を行い、リンパ節転移率は28%であり、転移陽性25例の3年生存は1例のみで、5年生存はなかったと報告している。術前すでに肝門部リンパ節転移が明らかな症例には肝切除の治療効果はないものと思われる。
肝切除の成績
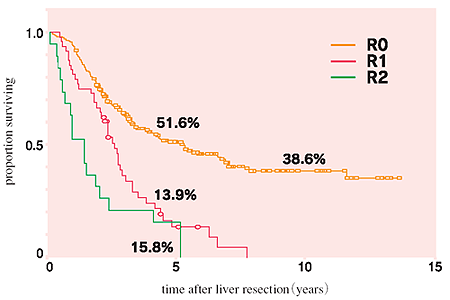
国立がんセンターでは1985年から1997年の間に大腸癌肝転移345例に対して肝切除が行われた。根治切除目的は330例であり、263例に根治切除が行われた。5年生存率は全症例では43.9%であり、根治切除(R0)263例では51.6%、腫瘍が露出した(R1)48例では13.9%、肉眼的癌遺残(R2)19例では15.8%であった(図2)。
1990年代に国内外で報告された主な成績を表1に示す。これらからもわかるように、大腸癌肝転移に対する肝切除は安全な手術となり、また、30〜40%の5年生存率を得ている。しかし、肝切除後の再発は60〜70%であり、特に残肝再発は40%にみられることから、今後これに対する対策が重要となる。 |
| 図2. 肝切除後の生存曲線 |
| |
 |
| |
|
| 表2.肝切除の手術成績 |
| |
 |
| |
報告年 |
症例数 |
5年生存率
(%) |
再発率
(%) |
手術死亡率
(%) |
| Scheele |
1990 |
183 |
39 |
62 |
6 |
| Doci |
1991 |
100 |
30 |
69 |
5 |
| Rosen |
1992 |
280 |
25 |
- |
4 |
| Sugihara |
1993 |
109 |
48 |
60 |
1 |
| Gayowski |
1994 |
204 |
32 |
72 |
0 |
| Jamison |
1997 |
280 |
27 |
- |
2 |
| Rees |
1997 |
107 |
30 |
69 |
1 |
| present study |
1999 |
330 |
44 |
71 |
0 |
|
 |
|
| |
肝切除の予後に影響を与える因子
前述の国立がんセンターにおける根治切除263例の分析では、予後に有意に影響を与える因子として、
1.原発巣のリンパ節転移 2.術前CEA値 3.同時性・異時性 4.転移個数 5.大きさ 6.片葉・両葉 7.肝門部リンパ節 8.切離距離 9.肝外転移
があったが、多変量解析での予後不良因子としては、
1.原発巣のリンパ節転移4個以上 2.同時性肝転移 3.転移巣の大きさ5cm以上 4.肝門部リンパ節転移陽性 5.切離面に癌が露出 があり、 6.肝転移巣4個以上 7.肝外転移も予後を悪くしていた。
現時点では肝切除以外に長期生存が十分に期待できる治療法がないことから、予後不良の因子を有していても、切除の適応を満たしていれば肝切除すべきである。
肝切除の時期
悪性腫瘍の場合、早期診断・早期治療が原則であるが、肝転移の場合は必ずしもそうではない。肝転移は、転移能を獲得した大腸癌が切除される直前まで門脈血中に癌細胞を放出し、門脈血中に入った癌細胞は肝全体に散布されていると考えてよい。したがって、早期診断として1cmの転移巣を見つけても、それより小さな病巣が存在する可能性はある。肝切除後の残肝再発は術前・術中に発見できなかった転移巣が増大した結果である。同時性肝転移の場合、同時切除するか異時切除するかが問題となる。異時切除の利点は、待つことにより、
c-1 診断できなかった微小転移が大きくなり、それを含めて切除できる
c-2 顕在化していなかった肝外病変が明らかとなり無駄な手術が避けられる
c-3 手術浸襲が分散される
などがあるが、不利な点は、
d-1 肺転移の危険が高くなる可能性がある
d-2 患者の不安の持続
があげられる。
補助療法
肝切除後の残肝再発は40〜50%であり、残肝再発予防として肝動注療法が試みられるが、有効性は確認されていない15〜17)。その理由として、高い肺再発率がある。肝動注による残肝再発予防だけでは、予後の改善には必ずしも大きな比重を占めていないことがわかる。Kemenyら18)は肝切除後の補助療法として、手術単独と肝動注+全身化学療法の比較試験を行った。4年後の全・残肝再発率は化学療法併用群が有意に予後良好であり、生存率においても良好であった(p=0.06)が、50%生存期間に差はなかった。
再肝切除
残肝再発に対して再肝切除が積極的に行われるようになった。Yamamotoら19)は肝切除後の残肝再発75例に再肝切除を行い、3年生存率48%、5年生存率31%であったと報告している。他の報告でも5年生存率は30%前後であり、また、手術死亡も少なく安全な治療となった(表2)。このことから、肝切除後残肝再発に対しては積極的な再肝切除にて治癒に持ち込むことができるようになったが、術後再発率は70%と高い。 |
| |
|
| 表2 再肝切除の手術成績 |
| |
 |
| |
症例数 |
死亡率
(%) |
再発率
(%) |
生存率(%) |
| |
3年 |
5年 |
| Yamamoto |
75 |
0 |
73 |
48 |
31 |
| Adam |
64 |
0 |
- |
60 |
42 |
| Bines |
13 |
8 |
38 |
- |
23 |
| Fong |
25 |
0 |
72 |
- |
- |
| Pinson |
134 |
- |
- |
55 |
40 |
| RHMR |
170 |
- |
- |
45 |
32 |
|
 |
|
| |
▲このページのトップへ |
| おわりに |
| |
大腸癌の予後の改善には約25%に合併する肝転移の治療成績の向上が重要である。世界のトップレベルでは肝転移の約40%に肝切除を行い、その35%に治癒を得ている。つまり、大腸癌肝転移症例の約14%は根治できるようになった。
今後は、切除不能肝転移や切除が効果的でない肝転移、肝切除後の再発予防に焦点を当て、大腸癌肝転移のさらなる予後の向上や担癌状態でのQOLの改善が目標となる。
|
| ■文献 |
| |
| 1) |
Muto T, et al.:Colorectal cancer statistics in Japan:data from
JSCCR registration,1974-1993. Int.J.clin.Oncol., 6(4):171-176,2001 |
| 2) |
Scheele J, et al.:Hepatic metastases from colorectal carcinoma:impact
of surgical resection on the natural history. Br.J.Surg.,77(11):1241-1246,1990 |
| 3) |
Wade TP, et al.:Outcomes after detection of metastatic carcinoma
of the colon and rectum in a national hospital system. J.Am.Coll.Surg.,182(4):353-361,1996 |
| 4) |
Weiss L,et al.:Haematogenous metastatic patterns in colonic
carcinoma:an analysis of 1541 necropsies. J.Pathol.,150(3):195-203,1986 |
| 5) |
Iwatsuki S, et al.:Liver resection for metastatic colorectal
cancer.Surgery,100(4):804-810,1986 |
| 6) |
Ekberg H,et al.:Pattern of recurrence in liver resection for
colorectal secondaries.World J.Surg.,11(4):541-547,1987 |
| 7) |
Scheele J, et al.:Indicators of prognosis after hepatic resection
for colorectal secondaries. Surgery,110(1):13-29,1991 |
| 8) |
Doci R, et al.:One hundred patients with hepatic metastases
from colorectal cancertreated by resection:analysis of prognostic determinants.
Br.J.Surg.,78(7):797-801,1991 |
| 9) |
Rosen CB,et al.:Perioperative blood transfusion and determinants
of survival after liver resection for metastatic colorectal carcinoma. Ann.Surg.,216(4):493-505,1992 |
| 10) |
Sugihara K, et al.:Pattern of recurrence after hepatic resection
for colorectal metastases. Br.J. Surg.,80(8):1032-1035,1993 |
| 11) |
Gayowski TJ,et al.:Experience in hepatic resection for metastatic
colorectal cancer:analysis of clinical and pathologic risk factors. Surgery,116(4):703-711,
1994 |
| 12) |
Fong Y,et al.:Liver resection for colorectal metastases. J.Clin.Oncol.,15(3):938-946,1997 |
| 13) |
Rees M,et al.:Late results justify resection for multiple hepatic
metastases from colorectal cancer. Br.J.Surg.,84(8):1136-1140,1997 |
| 14) |
Beckurts KT,et al.:Significance of lymph node involvement at
the hepatic hilum in the resection of colorectal liver metastases. Br.J.Surg.,84(8):1081-1084,1997 |
| 15) |
Wagman LD,et al.:A prospective, randomized evaluation of the
treatment of colorectal cancer metastatic to the liver.J.Clin.Oncol.,8(11):1885-1893,1990 |
| 16) |
Curley SA,et al.:Adjuvant hepatic arterial infusion chemotherapy
after curative resection of colorectal liver metastases. Am.J.Surg.,166(6):743-748,1993 |
| 17) |
Lorenz M,et al.:Randomized trial of surgery versus surgery followed
by adjuvant hepatic arterial infusion with 5-fluorouracil and folinic acid for
liver metastases of colorectal cancer. German Cooperative on Liver Metastases(Arbeitsgruppe
Lebermetastasen).Ann. Surg.,228(6):756-762,1998 |
| 18) |
Kemeny MM,et al.:Combined-modality treatment for resectable
metastatic colorectal carcinoma to the liver:surgical resection of hepatic metastases
in combination with continuous infusion of chemotherapy --an intergroup study.
J.Clin.Oncol.,20(6): 1499-1505,2002 |
| 19) |
Yamamoto J,et al.:Repeat liver resection for recurrent colorectal
liver metastases. Am.J. Surg.,178(4):275-281,1999 |
|
| |
2003年12月発行 |
|
 |
 |
 |
|

