 |
 |
 |
 |
 |
はじめに / 内視鏡外科と大腸癌治療
/ 早期大腸癌に対する内視鏡外科 / 内視鏡外科の現時点での適応と今後 /
おわりに
|
| はじめに |
| |
内視鏡外科は胆嚢摘出術を端緒に低侵襲手術として急速に普及したが、なかでも腹腔鏡下大腸切除は胆嚢摘出術に次いで行われている(図1)1)。内視鏡外科の特徴は、小さな術創に代表される低侵襲性にある。小さな術創は創痛の軽減と早期離床、整容性の向上、腸蠕動の早い回復による経口摂取の早期開始を可能にし、その結果として早期社会復帰をもたらす。腸蠕動の早期回復は癒着性イレウスの発生率を低下させ、さらに内視鏡の拡大視は精緻なリンパ節郭清や神経温存にその威力を発揮する(図2)2)。しかし、以下のような欠点も指摘されている。内視鏡外科は視野が狭小で全体像が把握しにくく、触感が無いので血管の露出や臓器の剥離には高度な技術を要する。特に炎症による広範かつ強度な癒着や、他臓器への癌の浸潤に対する剥離操作は開腹手術に劣る。また、狭小空間での鉗子操作は自由度が低く、二次元視野での縫合や結紮操作は難しい。最近はこのような内視鏡外科の困難性を克服するために、新しい鉗子、自動吻合器・縫合器、止血器具などの開発からロボットに至るまでさまざまな科学技術の導入が行われている。 |
| 図1 小腸・大腸の悪性腫瘍に対する内視鏡外科(内視鏡外科学会アンケート調査より改変) |
| |
|
| 図2 骨盤神経叢の視認と中直腸動脈の切離 |
| |
|
| |
大腸の支配血管は走行が単純で内視鏡下に処理し易く、上行・下行結腸は後腹膜に固定されているが、剥離・授動さえすれば、弾力性に富む大腸は、小さな創から容易に体外に露出できる(図3)。このように大腸は解剖学的に内視鏡外科に適した臓器と言える。我々は1992年、早期癌に内視鏡外科を本邦で初めて導入して以来、進行癌や炎症性腸疾患へと段階的に適応を拡大していった。本稿では大腸癌に対する内視鏡外科の現状と展望について述べる。 |
| 図3 腹腔鏡下大腸全摘術 |
| |
 |
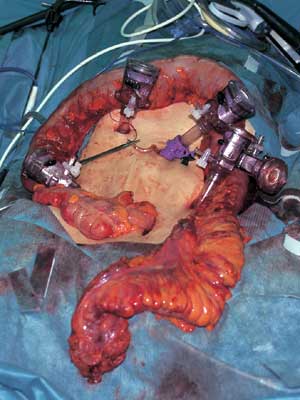 |
| 腹腔内で腸管を剥離・授動、血管処理し直腸を切離すると、小切開創から大腸は体外に露出される |
 |
|
| |
▲このページのトップへ |
| 内視鏡外科と大腸癌治療 |
| |
内視鏡外科の特徴は、小さな術創にともなう軽微な創痛、整容性の向上、早期離床と運動制限の軽減である。このような内視鏡外科の特徴は、徐々に理解され、一般に広く受け入れられるようになった。一方、癌治療においては内視鏡外科特有の問題点がある3),
4)。第1に視診・触診による十分な検索が困難なため、術野から離れた小播種病巣やリンパ節転移、微小肝転移、少量の腹水などを見逃す可能性があり、その結果、術中病期診断が不正確になりかねない。しかし、正確な術前画像診断の進歩によって、この問題はある程度克服されるであろう。第2に炭酸ガスが癌細胞の生物学的悪性度に与える影響も懸念されてきたが、これまでの多数の臨床例の検討では、開腹よりも内視鏡外科で肝転移などの遠隔転移率が増加したとする報告は無い5)。第3に内視鏡外科のリンパ節郭清度の低下が危惧されたが、開腹に比べ郭清リンパ節個数が減った報告は見られない6),
7)。もっとも、開腹手術と同等の郭清を行う技術を修得すればこの問題は解決される8)。第4にport site recurrence(PSR)に代表される創部再発が、大腸癌の内視鏡外科では最も問題視されてきた9),
10)。しかし、創部再発は開腹手術でも一定の確率(0.6〜7.6%)で発生する11〜13)。内視鏡外科後のPSRは1994年前後に相次いで報告されたが、その後経験豊かな施設ではほとんど認められず、現在ではPSR発生率は開腹と変わらない1%以下と推定されている14〜18)。PSRのメカニズムは密閉された腹腔内に散布された癌細胞が、port
siteなど創部に接着・増殖したと考えられている。内視鏡外科では手術器具による不用意な癌腫への接触や術中腸管穿孔は、PSRをきたす可能性が高い。PSRの予防には創の保護はもとより、癌手術の原則を遵守することが開腹手術以上に求められる。一方、早期大腸癌は術中腸管穿孔や創部での不用意な癌腫への接触、転移リンパ節の損傷などが無ければ創部再発は避けられる。したがって、内視鏡外科の導入期には、早期大腸癌は低侵襲性と根治性を両立できる、理にかなった適応であろう。 |
| |
▲このページのトップへ |
| 早期大腸癌に対する内視鏡外科 |
| |
我々は本法を導入するうえで、安全性と根治性を確保することを念頭において、まずは適応を決定した8)。通常、リンパ節転移はm癌では無く、sm1癌でも極めて低率であることが知られている。一方、sm2-3癌は約10%程度のリンパ節転移が認められ、リンパ節郭清をともなう腸管切除が必要と考えられている。したがって、手術適応となるのは内視鏡的切除が不可能なm癌やsm1癌、リンパ節郭清が必要なsm2-3癌であることはコンセンサスを得ていた。そこで、このような早期大腸癌を適応とし、1992年に初例を経験した。一方、1年早くこの手術を開始した欧米では、その後PSRが危惧され、本法の普及は妨げられる結果となった。本邦では早期大腸癌ならばPSRの危険性も低いと一般的に考えられ、大腸癌に対する内視鏡外科の普及は妨げられることは無かった。
内視鏡外科は開腹手術では考慮しない、特有の新しい手技の開発と腹腔鏡下解剖学の理解が不可欠である。腸管の剥離・授動、血管処理、縫合・吻合は内視鏡外科に適した方法を考案しなければならなかった。血管の処理は従来の結紮にかわってクリップ、超音波切開凝固装置、自動縫合器が多用され、小さな創から腸管を体外に露出し、腸管浮腫をきたす前に素早く吻合を完了するための器械吻合が積極的に導入された。トロッカー穿刺部や創を術式に応じて合理的に決定し、狭い空間で術野を展開するための体位変換の導入や、他臓器の圧排器具の開発も行われた19〜21)。微量な出血も手術の続行に支障をきたすので、無血手術を行うため、内視鏡下の外科解剖を理解し、それに則った精密な手術が求められた。結腸癌の手技がほぼ確立した後に、骨盤内の解剖の理解を深め、直腸癌にも適応が拡大された22),
23)。このような経験をふまえて、占居部位にかかわらず、大腸癌に本法が行えるようになった。
慶應義塾大学医学部外科で内視鏡外科を施行したstage I 大腸癌120例について検討した結果、5年生存率は99%(観察期間中央値61ヵ月)と良好であり、術死や重篤な合併症は無かった18)。再発は現在sm癌では2例のみである。また、厚生労働省北野班の多施設共同研究から集積した報告でも、stage
I の5年生存率は結腸癌、直腸癌ともに良好であり開腹術後の予後と比べ遜色無いことが明らかにされた(図4、5)。また、再発形式もPSRは無く、肝転移などの遠隔転移の増加も認められなかった。このように早期大腸癌もしくはstage
I 大腸癌に対して、内視鏡外科は安全であり、長期予後も良好であることが明らかとなった。しかし、腹腔鏡下大腸切除は未だその技術において施設間差が厳然と存在する。特に直腸癌に対する前方切除では縫合不全率が高く、未解決な手技上の問題や、吻合器の改良の余地がある。本法の低侵襲性を保持するためには、今後さらに安全かつ簡便な手技の確立と標準化が求められている。 |
| 図4 腹腔鏡下大腸切除の予後(結腸癌) |
| |
 |
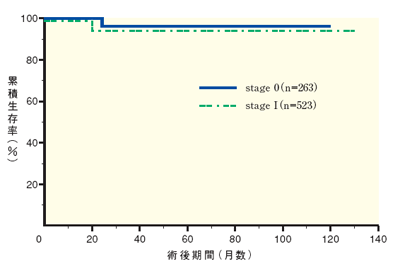 |
n=1470、観察期間中央値32ヶ月(0-125ヶ月)
(厚生労働省北野班報告書よりstage 0 とstage I のみ抜粋) |
 |
|
| 図5 腹腔鏡下大腸切除の予後(直腸癌) |
| |
 |
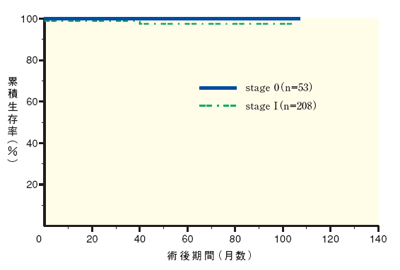 |
n=522、観察期間中央値25ヶ月(0-102ヶ月)
(厚生労働省北野班報告書よりstage 0 とstage I のみ抜粋) |
 |
|
| |
▲このページのトップへ |
| 内視鏡外科の現時点での適応と今後 |
| |
進行癌に対する内視鏡外科と開腹手術を比較する大規模なrandomized clinical trial(RCT)が各国で行われている。既に米国と英国のRCTは症例集積が終了し、中間解析の結果が報告された。スペインのLacyらが行った単一施設でのRCTはstage
III において、内視鏡外科(75%)の方が開腹手術(50%)より全生存率が有意に良好であった24)。また、米国の48 施設872例を対照とした中間報告(観察期間中央値4.4年)では、全生存率(開腹:85%、内視鏡外科:86%)において、内視鏡外科は開腹術と有意差を認めず、創部再発も両者とも1
% 以下と有意差を認めなかった25)。術後合併症発生率も差は無かったが、入院期間や鎮痛剤使用量においては、内視鏡外科の方が優れていた。その他、多くのmatched
case control studyの報告からも、内視鏡外科は開腹手術と同等の長期予後を示し、また、再発形式も内視鏡外科特有なものは認められていない26
), 27)。しかし、今後stage III に対しては、化学療法を含めた、綿密かつ周到な臨床研究が要求される。stage I は化学療法のバイアスが入らないため、術式にのみ関連する予後が得られ、その意味でstage
I において、内視鏡外科は標準的治療としても良いと考えるが、stage II/III については本邦独自のRCTの結果を待たざるを得ない28)。 |
| |
▲このページのトップへ |
| おわりに |
| |
内視鏡外科は今日まで早期癌に対する治療法として、開腹手術と内視鏡的切除の間を埋める低侵襲手術として徐々に普及してきた。その間、手技の向上、器械・器機の進歩とともに適応拡大も図られ、現在は一部の施設で進行癌にも行われている。しかし、技術的な問題以外に気腹などの癌細胞に対する影響など未解決な課題も残されており、適応拡大には慎重論も少なくない29)。したがって、大腸癌の内視鏡外科には施設の技術的レベルに合わせた厳密な適応決定が求められる。 |
| |
|
| 参考文献 |
| |
| 1) |
Cuschieri A, Berci G, AcSherry CK:Laparoscopic cholecystectomy
[editorial].
Am J Surg 159(3):273, 1990 |
| 2) |
Nelson H, Tisminezky B:Laparoscopy in colorectal cancer management.Edited
by Leonard B. Saltz. Colorectal Cancer. Humana Press, New Jersey, p291-324, 2002 |
| 3) |
Hoop AG:Laparoscopic surgery for colorectal carcinoma:an overnight
victory?
European Journal of Cancer 38:899-903, 2002 |
| 4) |
Andrew E. Chapman MD, Levitt PH, et al:Laparoscopic-assisted
resection of colorectal malignancies. Ann Surg 234(5):590-606, 2001 |
| 5) |
Gutt CN, Kim ZG, Schemmer P, et al:Impat of laparoscopic and
conventional surgery on Kupffer cells, tumor-associated CD44 expression, and intrahepatic
tumor spread.
Arch Surg 137(12):1408-1412, 2002 |
| 6) |
Ota DM:What's new in general surgery:surgical oncology.
J Am Coll Surg 196(6):926-932, 2003 |
| 7) |
Scheidbach H, Schneider C, Hugel O, et al:Oncological quality
and preliminary long-term results in laparoscopic colorectal surgery. Surg Endosc
17(6):903-910, 2003 |
| 8) |
Masahiko Watanabe:Worldwide Views on Laparoscopic Colorectal
Surgery - Japan. Laparoscopic Colorectal Surgery(Steven D.Wexner), WILEY-LISS,
New York, pp.473-484,1999 |
| 9) |
Nelson H, Petrelli N, Carlin A, et al:Guidelines 2000 for colon
and rectal cancer surgery. Journal of the National Cancer Institute 93(8):583-596,
2001 |
| 10) |
Dorudi S, Steele RJC, McArdle CS:Surgery for colorectal cancer.
British Medical Bulletin 64:101-118, 2002 |
| 11) |
Welch JP, Donaldson GA:The clinical correlation of an autopsy
study of recurrent colorectal cancer. Ann Surg 189(4):496-502, 1979 |
| 12) |
Hughes ES, McDermott FT, Polglase AL, et al:Tumor recurrence
in the abdominal wall scar tissue after large-bowel cancer surgery. Dis Colon
Rectum 26(9):571-572, 1983 |
| 13) |
Reilly WT, Nelson H, Schroeder G, et al:Wound recurrence following
conventional treatment of colorectal cancer. A rate but perhaps underestimated
problem.
Dis Colon Rectum 39(2):200-207, 1996 |
| 14) |
Lumley JW, Fielding GA, Rhodes M, et al:Laparoscopic-assisted
colorectal surgery. Lessons learned from 240 consective patients. Dis Colon Rectum
39(2):155-159, 1996 |
| 15) |
Franklin ME Jr, Rosnthal D, Abrego-Medina D, et al:Prospective
comparison of open vs. laparoscopic colon surgery for carcinoma. Five-year results.
Dis Colon Rectum 39(10 suppl.)s35-s46, 1996 |
| 16) |
Fielding GA, Lumley J, Nathanson L, et al:Laparoscopic colectomy.
Surg Endoscopy 11(7):745-749, 1997 |
| 17) |
Leung KL, Meng WC, Lee JF, et al:Laparoscopic-assisted resection
of rightsided colonic carcinoma:a case-control study. J Surg Oncol 71(2):97-100,
1999 |
| 18) |
Watanabe M, Hasegawa H, Yamamoto S, et al:Laparoscopic surgery
for stage 1 colorectal cancer:long-term outcome. Surg Endosc 17(8):1274-1277,
2003 |
| 19) |
渡邊昌彦,大上正裕,寺本龍生,北島政樹:腹腔鏡下手術における術中体位の決め方.
消化器内視鏡 6(9):1311-1316, 1994 |
| 20) |
M. Watanabe, M. Kitajima:Monopolar Electrocautery with Spray
Coagulation in Laparoscopic Colectomy. Min Invas Ther&Allied Technol 8(2):73-76,1999 |
| 21) |
渡邊昌彦,寺本龍生,北島政樹:部位(術式)別の縫合・吻合法ー右半結腸切除における小腸ー結腸器械吻合.臨床外科 53(11):245-247,1998 |
| 22) |
渡邊昌彦:内視鏡外科手術に必要な解剖と術野の展開―直腸―.
日本内視鏡外科学会雑誌 7(2):145-148, 2002 |
| 23) |
渡邊昌彦,長谷川博俊,西堀英樹,石井良幸,北島政樹:直腸癌に対する腹腔鏡下手術.
外科治療 89(4):386-391,2003 |
| 24) |
Lacy AM, Garcia-Valdecasas JC, Delgado S, et al:Laparoscopy-assisted
colectomy versus open colectomy for treatment of non-metastatic colon cancer:a
randomized trial.
The Lancet 359:2224-2229, 2002 |
| 25) |
The Clinical Outcome of Surgical Therapy Study Group:A comparison
of laparoscopically Assisted and open colectomy for colon cancer. N Engl J Med
350 (20):2050-2059,2004 |
| 26) |
Lujan HJ, Plasencia G, Jacobs M, et al:Long-term survival after
laparoscopic colon resection for cancer. Dis Colon Rectum 45(4):491-501, 2002 |
| 27) |
Yamamoto S, Watanabe M, Hasegawa H, et al:Oncologic outcome
of laparoscopic versus open surgery for advanced colorectal cancer. Hepato Gastroenterol
48: 1248-1251, 2001 |
| 28) |
Hazebroek EJ:A randomized clinical trial comparing laparoscopic
and open resection for colon cancer. Surg Endosc 16:949-953, 2002 |
| 29) |
Steinert R, Lippert H, Reymond MA:Tumor cell dissemination during
laparoscopy:
prevention and therapeutic opportunities. Dig Surg 19:464-472, 2002 |
|
| |
2004年9月発行 |
|
 |
 |
 |
|

